Diplôme universitaire
La plus grande faculté d'infirmière”
Présentation
Grâce à ce Mastère spécialisé 100 % en ligne, vous surmonterez les défis associés au traitement des Plaies et améliorerez de manière significative la qualité de vie des individus”
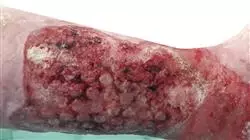
Un rapport récent publié par l'Organisation Mondiale de la Santé révèle que les Escarres sont une complication fréquente chez les patients hospitalisés, avec une prévalence estimée à 10% dans les Unités de Soins Intensifs. Dans ce contexte, une prévention et une prise en charge efficaces de ces affections permettent non seulement d'améliorer la qualité de vie des patients, mais aussi de réduire de manière significative les coûts associés à un traitement prolongé. Dans ce scénario, les professionnels des Soins Infirmiers jouent un rôle clé dans ce domaine, allant de l'évaluation ou du diagnostic à la mise en œuvre des plans de traitement et à l'éducation des patients. Ils ont donc la responsabilité d'acquérir des compétences avancées pour fournir des soins hautement personnalisés en fonction des besoins des utilisateurs.
Dans ce contexte, TECH met en œuvre un Mastère spécialisé pionnier et révolutionnaire sur les Plaies pour Soins Infirmiers. Conçu par des experts renommés dans ce domaine, l'itinéraire académique se concentrera sur les stratégies les plus efficaces pour la gestion des plaies, des Lésions Cutanées, des Brûlures et des Plaies Traumatiques. En outre, le programme se penchera également sur la gestion des complications liées au traitement des Ulcères Veineux. Au cours du programme, les diplômés développeront des compétences avancées pour diagnostiquer les Plaies, en identifiant leur étiologie et toute complication potentielle. Grâce à cela, les professionnels exécuteront des plans de traitement individualisés basés sur l'évaluation clinique des patients.
En outre, en ce qui concerne la méthodologie de ce programme, TECH utilise son système d'enseignement innovant du Relearning. Cette méthode consiste à réitérer progressivement les concepts clés pour s'assurer que les diplômés parviennent à une compréhension totale du contenu. En outre, pour accéder à toutes les ressources pédagogiques, il suffit de disposer d'un appareil électronique doté d'une connexion Internet (téléphone portable, Tablette ou ordinateur). Ainsi, ils entreront dans le Campus Virtuel et profiteront d'une expérience d'apprentissage très dynamique.
Un programme de haute intensité qui augmentera de manière significative la qualité de vos soins aux patients souffrant de Lésions Cutanées”
Ce Mastère spécialisé en Plaies pour Soins Infirmiers contient le programme scientifique le plus complet et le plus actualisé du marché. Ses caractéristiques sont les suivantes:
- Le développement de cas pratiques présentés par des experts en Plaies pour Soins Infirmiers
- Les contenus graphiques, schématiques et éminemment pratiques avec lesquels ils sont conçus fournissent des informations scientifiques et sanitaires essentielles à la pratique professionnelle
- Les exercices pratiques où effectuer le processus d’auto-évaluation pour améliorer l’apprentissage
- Il met l'accent sur les méthodologies innovantes
- Cours théoriques, questions à l'expert, forums de discussion sur des sujets controversés et travail de réflexion individuel
- La possibilité d'accéder aux contenus depuis n'importe quel appareil fixe ou portable doté d'une connexion internet
Vous acquerrez une compréhension approfondie des soins aux Patients Gériatriques souffrant d'Ulcères Artériels, ce qui vous permettra de prodiguer d'excellents soins”
Le corps enseignant du programme englobe des spécialistes réputés dans le domaine et qui apportent à ce programme l'expérience de leur travail, ainsi que des spécialistes reconnus dans de grandes sociétés et des universités prestigieuses.
Grâce à son contenu multimédia développé avec les dernières technologies éducatives, les spécialistes bénéficieront d’un apprentissage situé et contextuel, ainsi, ils se formeront dans un environnement simulé qui leur permettra d’apprendre en immersion et de s’entrainer dans des situations réelles.
La conception de ce programme est axée sur l'Apprentissage Par les Problèmes, grâce auquel le professionnel doit essayer de résoudre les différentes situations de la pratique professionnelle qui se présentent tout au long du programme. Pour ce faire, il sera assisté d'un système vidéo interactif innovant créé par des experts reconnus.
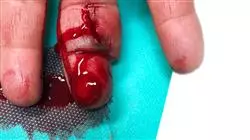
Vous mettrez en œuvre dans votre pratique clinique les stratégies pharmacologiques les plus innovantes pour soulager la douleur causée par le Pied Diabétique"
La méthode révolutionnaire Relearning de TECH vous permettra de consolider rapidement et efficacement les concepts clés du syllabus"
Programme
Ce Mastère spécialisé permet aux infirmiers d'acquérir une compréhension globale de la physiopathologie des Plaies et du processus de cicatrisation. Composé de 10 modules spécialisés, le programme d'études se concentre sur la gestion des Lésions Cutanées, allant des Plaies Cutanées aux Escarres en passant par les Brûlures. Le programme se penchera sur une large gamme de traitements avancés visant à réduire la douleur due aux blessures, notamment la Thérapie par Pression Négative et l'Oxygène Hyperbare. Le programme fournira également les traitements les plus sophistiqués pour prévenir les Lésions Cutanées Liées à la Dépendance.

Vous mettrez en œuvre les stratégies de prévention les plus innovantes pour réduire l'incidence des Plaies, en particulier chez les patients à haut risque”
Module 1. Traitement des Plaies Cutanées pour Soins Infirmiers
1.1. Évaluation de la plaie
1.1.1. Identification et évaluation des plaies
1.1.2. Reconnaissance des premiers signes de plaie
1.1.3. Outils d'évaluation des plaies
1.1.4. Documentation et suivi de l'évolution de la plaie
1.2. Préparation du lit de la plaie
1.2.1. Nettoyage de la plaie: Techniques
1.2.2. Débridement enzymatique
1.2.3. Gestion des exsudats
1.2.4. Stimulation de la granulation: Thérapie par Pression Négative, facteurs de croissance et oxygène hyperbare
1.2.5. Protection du lit de la plaie
1.3. Plaies selon leur typologie
1.3.1. Plaies aiguës: Coupures, brûlures et fractures
1.3.2. Plaies chroniques: Escarres, ulcères veineux et ulcères diabétiques
1.3.3. Plaies chirurgicales: Incisions, excisions, sutures
1.3.4. Plaies traumatiques: Abrasions, contusions, lacérations
1.4. Traitement et soins des plaies
1.4.1. Thérapies avancées: Thérapie par Pression Négative, oxygène hyperbare, thérapie au laser
1.4.2. Gestion de la douleur
1.4.3. Suivi et évaluation des plaies
1.5. Soins de Plaies en Environnement Humide (CAH) et concept TIME
1.5.1. Principes du CAH. Contre-indications
1.5.2. TIME: Tissus non viables, infection ou inflammation, humidité du lit de la plaie, bords de la plaie
1.5.3. Mise en œuvre de CAH et TIME: Évaluation initiale de la plaie, plan de traitement, suivi et ajustement du plan
1.5.4. Données scientifiques sur le CAH et le TIME: Guide de pratique clinique
1.6. Physiologie des plaies. Processus de cicatrisation et complications
1.6.1. Processus de cicatrisation: Phase inflammatoire, proliférative et de remodelage
1.6.2. Facteurs affectant la cicatrisation: Nutrition, âge et maladies chroniques
1.6.3. Types de cicatrisation: Cicatrisation par première intention, par deuxième intention et par troisième Intention
1.6.4. Complications de la cicatrisation: Infection, déhiscence, chéloïde
1.6.5. Traitement des plaies: Nettoyage, utilisation d'antibiotiques, pansements
1.7. Prise en charge de l'Infection et des complications de la plaie
1.7.1. Signes d'infection de la plaie: Rougeur, chaleur, douleur
1.7.2. Traitement de l'infection: Antibiotiques, débridement et soins des plaies
1.7.3. Complications des plaies: Nécrose, Gangrène, Septicémie
1.7.4. Prévention de l’infection: Nettoyage de la plaie
1.7.5. Prise en charge des complications de la plaie
1.8. Gestion du matériel de soin des plaies
1.8.1. Sélection et utilisation correcte des matériaux
1.8.2. Stockage des matériaux: Conditions de stockage et gestion des stocks
1.8.3. Sécurité de la manutention: Élimination en toute sécurité des matériaux usagés, prévention des accidents
1.9. Soins intégrés entre différents professionnels
1.9.1. Travail d'équipe: Rôles et responsabilités. Résolution des conflits
1.9.2. Coordination des soins: Plan de soins partagé, coordination avec d'autres services, continuité des soins
1.9.3. Orientation vers des spécialistes: Processus d'orientation et de suivi
1.9.4. Évaluation de la qualité des soins: Indicateurs de qualité, audits cliniques et amélioration continue de la qualité
1.10. Langage clinique relatif aux plaies
1.10.1. Termes relatifs à l'anatomie, à l'évaluation et au soin des plaies
1.10.2. Communication efficace: Communication avec le patient et avec les autres professionnels de santé
1.10.3. Documentation clinique: Consentement éclairé
1.10.4. Éthique dans les soins des plaies: Respect de l'autonomie du patient, de la bienfaisance et de la non-malfaisance et de la justice
Module 2. Lésions Cutanées liées à la Dépendance
2.1. Lésions Cutanées liées à la Dépendance
2.1.1. Lésions Cutanées liées à la Dépendance
2.1.1.2. Causes et facteurs de risque
2.1.2. Anatomie et physiologie de la peau en relation avec les Lésions Cutanées liées à la Dépendance
2.1.2.1. Changements cutanés
2.1.3. Impact des Lésions Cutanées liées à la Dépendance sur la qualité de vie du patient et sur le système de santé
2.1.3.1. Coûts associés au traitement
2.1.4. Prévention des Lésions Cutanées liées à la Dépendance et évaluation des risques
2.1.5. Recherche, progrès et ressources dans la prise en charge des Lésions Cutanées liées à la Dépendance dans des populations particulières
2.1.5.1. Guide de pratique clinique
2.2. Évaluation des Lésions Cutanées liées à la Dépendance
2.2.1. Inspection de la peau
2.2.1.1. Identification des zones de rougeur et des Signes d'Infection
2.2.1.2. Évaluation de l'intégrité de la peau
2.2.2. Mesure des Lésions Cutanées liées à la Dépendance
2.2.2.1. Mesure de la taille
2.2.2.2. Évaluation de la profondeur
2.2.2.3. Évaluation du tissu dans le lit de l'ulcère
2.2.3. Classification des Lésions Cutanées liées à la Dépendance
2.2.3.1. Stades des Lésions Cutanées liées à la Dépendance
2.2.3.2. Lésions Cutanées liées à la Dépendance, inclassables
2.2.3.3. Lésions Cutanées liées à la Pression des dispositifs médicaux
2.2.4. Évaluation de la douleur
2.2.4.1. Échelles d’évaluation de la douleur
2.2.4.2. Gestion de la douleur dans les Lésions Cutanées liées à la Pression
2.2.4.3. Éducation des patients à la gestion de la douleur
2.2.5. Documentation des Lésions Cutanées liées à la Dépendance
2.2.5.1. Photographie et enregistrement de l'évolution
2.2.5.2. Communication avec les autres professionnels de santé
2.3. Traitement des Lésions Cutanées liées à la Dépendance
2.3.1. Nettoyage des Lésions Cutanées liées à la Dépendance
2.3.1.1. Sélection de la solution de nettoyage
2.3.1.2. Techniques et fréquence de nettoyage
2.3.2. Débridement des Lésions Cutanées liées à la Dépendance
2.3.2.1. Types de débridement
2.3.2.2. Indications et contre-indications
2.3.2.3. Soins après Débridement
2.3.3. Sélection des pansements
2.3.3.1. Types, propriétés et changement de pansements
2.3.4. Thérapies avancées
2.3.4.1. Thérapie par pression négative
2.3.4.2. Oxygène hyperbare
2.3.4.3. Thérapies biologiques
2.3.5. Chirurgie des Lésions Cutanées liées à la Dépendance
2.3.5.1. Indications pour la chirurgie
2.3.5.2. Types de chirurgies
2.3.5.3. Soins postopératoires
2.4. Gestion des exsudats des Lésions Cutanées liées à la Dépendance
2.4.1. Évaluation des exsudats
2.4.1.1. Quantité d’exsudat, caractéristiques et changements de l’exsudat
2.4.2. Gestion des exsudats
2.4.2.1. Pansements absorbants, drainages et changement des pansements
2.4.3. Impact de l'exsudat sur la Peau Périlésionnelle
2.4.3.1. Dermatite humide, macération et protection de la Peau Périlésionnelle
2.4.4. Exsudat et douleur
2.4.4.1. Impact de l'exsudat sur la douleur
2.4.4.2. Gestion de la douleur dans les Lésions Cutanées avec beaucoup d'exsudat
2.4.4.3. Éducation des patients
2.4.5. Exsudat et odeur
2.4.5.1. Causes de l’odeur dans les Lésions Cutanées
2.4.5.2. Gestion de l’odeur : Impact de l’odeur dans la qualité de vie des patients
2.5. Lésions Cutanées liées à la Dépendance dans les populations particulières
2.5.1. Lésions Cutanées liées à la Dépendance chez les personnes âgées
2.5.1.1. Facteurs de risque chez les personnes, prévention et traitement
2.5.2. Lésions Cutanées liées à la Dépendance chez les personnes à mobilité réduite
2.5.2.1. Facteurs de risque, prévention et traitement
2.5.3. Lésions Cutanées liées à la Dépendance chez les personnes atteintes de Maladies Chroniques
2.5.3.1. Facteurs de risque, prévention et traitement chez les personnes atteintes de Maladies Chroniques
2.5.4. Lésions Cutanées liées à la Dépendance dans les Soins Palliatifs
2.5.4.1. Gestion de la douleur, soins de la peauet soutien émotionnel
2.5.5. Recherche, progrès et ressources dans les Lésions Cutanées liées à la Dépendance dans des populations particulières
2.5.5.1. Guide de pratique clinique
2.6. Nutrition et Lésions Cutanées liées à la Dépendance
2.6.1. Évaluation nutritionnelle
2.6.1.1. Indice de masse corporelle
2.6.1.2. Évaluation de l'apport alimentaire et des teneurs en nutriments
2.6.2. Nutriments et cicatrisation des Escarres
2.6.2.1. Protéines, vitamines et minéraux et hydratation
2.6.3. Interventions nutritionnelles
2.6.3.1. Supplémentation nutritionnelle, alimentation équilibrée et conseils diététiques
2.6.4. Nutrition et comorbidités
2.6.4.1. Diabète
2.6.4.2. Maladie rénale
2.6.4.3. Maladies cardiovasculaires
2.6.5. Éducation nutritionnelle
2.6.5.1. Impact de la nutrition sur la cicatrisation des Escarres
2.6.5.2. Aliments bénéfiques pour la cicatristaion des Escarres
2.7. Lésions Cutanées liées à la Dépendance et qualité de vie
2.7.1. impact physique des Lésions Cutanées liées à la Dépendance
2.7.1.1. Douleur, limitation de la mobilité et problèmes de sommeil
2.7.2. Impact émotionnel des Lésions Cutanées liées à la Dépendance
2.7.2.1. Stress, anxiété et dépression. Image corporelle et estime de soi
2.7.3. Impact social des Lésions Cutanées liées à la Dépendance
2.7.3.1. Isolement social, Dépendance et impact sur la famille et les soignants
2.7.4. Évaluation de la qualité de vie et de la douleur
2.7.4.1. Échelles d'évaluation de la qualité de vie
2.7.4.2. Échelles d’évaluation de la douleur
2.7.5. Évaluation de l’impact émotionnel et social
2.7.6. Amélioration de la qualité de vie
2.7.6.1. Gestion de la douleur, soutien psychologique et promotion de la participation sociale
2.8. Coordination des Services de Soins à Domicile dans différents contextes de Soins aux Patients
2.8.1. Coordination des Services de Soins à Domicile
2.8.2. Évaluation et suivi par les Services de Soins à Domicile
2.8.3. Rôles et responsabilités au sein de l'équipe de Soins Primaires
2.9. Éducation du patient et des soignants
2.9.1 Soins des Lésions Cutanées liées à la Dépendance à domicile
2.9.1.1. Nettoyage de l'Ulcère, changement de pansements, positionnement et mobilisation
2.9.1.2. Gestion de la douleur à domicile
2.9.2. Utilisation d'analgésiques
2.9.2.1. Techniques de relaxation et consultation du professionnel de la santé en cas de douleur accrue
2.9.2.2. Gestion du stress et soutien émotionnel pour les patients et les soignants
2.9.3. Recherche, progrès et ressources sur l'amélioration de la qualité de vie des patients atteints de Lésions Cutanées liées à la Dépendance
2.10. Recherche et progrès dans la gestion des Lésions Cutanées liées à la Dépendance
2.10.1. Recherche et prévention des Lésions Cutanées liées à la Dépendance (I)
2.10.1.1. Études sur l'efficacité des mesures préventives
2.10.1.2. Développement de nouveaux dispositifs de soulagement de la pression et Recherche sur la nutrition et la prévention des Escarres
2.10.2. Recherche et prévention des Lésions Cutanées liées à la Dépendance (II)
2.10.2.1. Essais cliniques de nouveaux traitements
2.10.2.2. Recherche sur la gestion de la douleur
2.10.2.3. Études sur la qualité de vie des personnes atteintes de Lésions Cutanées liées à la Dépendance
2.10.3. Progrès dans les soins des Lésions Cutanées liées à la Dépendance
2.10.3.1. Nouveaux pansements et matériels de traitement des plaies
2.10.3.2. Thérapies avancées et innovations en matière d'éducation et de formation
2.10.4. Participation à la recherche en Soins Infirmiers
2.10.4.1. Participation à des essais cliniques
2.10.4.2. Formation à la recherche en Soins Infirmiers
2.10.4.3. Éthique de la recherche
2.10.5. Mise à jour et progrès de la recherche
2.10.5.1. Littérature scientifique, conférences et séminaires
2.10.5.2. Réseaux professionnels et groupes d'intérêt
Module 3. Gestion des Ulcères Veineux pour Soins Infirmiers
3.1. Étiologie des Ulcères Veineux
3.1.1. Mécanismes physiopathologiques des Ulcères Veineux
3.1.2. Identification des facteurs de riques spécifiques en Soins Infirmiers
3.1.3. Intéractions entre Maladies jacentes et Ulcères Veineux
3.2. Évaluation des Ulcères Veineux
3.2.1. Outils d'évaluation clinique spécialisés
3.2.2. Interprétation des résultats des tests de diagnostic pour les Ulcères Veineux
3.2.3. Évaluation de la perception de la douleur et de la fonctionnalité chez les patients souffrant d'Ulcères Veineux
3.3. Prévention des Ulcères Veineux
3.3.1. Éducation des patients à l'autosoin et à la prévention des Ulcères Veineux
3.3.2. Mise en œuvre de mesures préventives dans le cadre des soins de santé
3.3.3. Élaboration de programmes de soins personnalisés pour la prévention des Ulcères Veineux
3.4. Traitement des Ulcères Veineux: Thérapie globale et autres approches
3.4.1. Approches thérapeutiques conservatrices du traitement des Ulcères Veineux
3.4.2. Interventions chirurgicales et procédures invasives dans le traitement des Ulcères Veineux
3.4.3. Gestion des complications associées au traitement des Ulcères Veineux
3.5. Soins des Ulcères Veineux
3.5.1. Soins des plaies spécifiques aux Ulcères Veineux
3.5.2. Contrôle continu de l’Ulcère et de la peau environnante des patients souffrant d’Ulcères Veineux
3.5.3. Promotion de l'autosoin et de l'autosurveillance chez les patients souffrant d'Ulcères Veineux
3.6 Gestion de la douleur dans les Ulcères Veineux
3.6.1 Stratégies pharmacologiques pour le contrôle de la douleur chez les patients souffrant d'Ulcères Veineux
3.6.2 Techniques de thérapie physique et de réadaptation pour le contrôle de la douleur chez les patients souffrant d'Ulcères Veineux
3.6.3 Interventions psychosociales pour la prise en charge de la douleur chronique chez les patients souffrant d'Ulcères Veineux
3.7. Nutrition et Ulcères Veineux
3.7.1. Impact de la nutrition sur la cicatrisation des Ulcères Veineux
3.7.2. Recommandations diététiques pour améliorer la santé vasculaire et favoriser la cicatrisation des Ulcères Veineux
3.7.3. Prise en charge de la malnutrition chez les patients atteints d'Ulcères Veineux
3.8. Ulcères Veineux chez les patients gériatriques
3.8.1. Soins des Ulcères Veineux chez les personnes âgées
3.8.2. Prise en charge des comorbidités et de la fragilité vasculaire chez les patients gériatriques atteints d'Ulcères Veineux
3.8.3. Stratégies de soins axées sur le patient gériatrique souffrant d’Ulcères Veineux
3.9. Ulcères Veineux chez les patients atteints de Maladies Vasculaires
3.9.1. Évaluation et traitement des affections vasculaires sous-jacentes chez les patients atteints d'Ulcères Veineux
3.9.2. Coordination des soins entre les spécialités médicales pour les patients atteints de Maladies Vasculaires et d'Ulcères Veineux
3.9.3. Élaboration de plans de soins personnalisés pour les patients atteints de Maladies Vasculaires et d'Ulcères Veineux
3.10. Progrès dans le traitement des Ulcères Veineux
3.10.1. Innovations dans les thérapies de cicatrisation des plaies aux Ulcères Veineux
3.10.2. Progrès des techniques chirurgicales et des procédures endovasculaires pour le traitement des Ulcères Veineux
3.10.3. Recherche permanente de nouvelles thérapies et de traitements pharmacologiques pour les Ulcères Veineux
Module 4. Gestion des Ulcères Artériels pour Soins Infirmiers
4.1. Étiologie des Ulcères Artériels
4.1.1. Mécanismes physiopathologiques des Ulcères Artériels
4.1.2. Facteurs de riques spécifiques en Soins Infirmiers
4.1.3. Intéractions entre Maladies Chroniques et Ulcères Artériels
4.2. Évaluation des Ulcères Artériels pour Soins Infirmiers
4.2.1. Outils d'évaluation clinique spécialisés
4.2.2. Interprétation des résultats des tests de diagnostic
4.2.3. Évaluation de la pperception de douleur et fonctionnalité
4.3. Prévention des Ulcères Artériels
4.3.1. Stratégies d’éducation des patients en Soins Préventifs
4.3.2. Mesures de prévention secondaire dans des environnements de Soins Médicaux
4.3.3. Développement de programmes de soins personnalisés
4.4. Traitement des Ulcères Artériels
4.4.1. Approches thérapeutiques conservatrices
4.4.2. Interventions chirurgicales et procédures invasives
4.4.3. Gestion des complications associées au traitement
4.5. Soins des Ulcères Artériels pour Soins Infirmiers
4.5.1. Soins des plaies spécificiques
4.5.2. Contrôle continu de l’Ulcère et de la peau environnante
4.5.3. Promotion de l'autosoin et de l'autosurveillance
4.6. Gestion de la douleur dans les Ulcères Artériels
4.6.1. Stratégies pharmacologiques de contrôle de la douleur
4.6.2. Techniques de thérapie physique et réadaptation
4.6.3. Interventions psychosociales pour la gestion de la Douleur Chronique
4.7. Nutrition et Ulcères Artériels
4.7.1. Impact de la nutrition sur la cicatrisation des Ulcères Artériels
4.7.2. Recommandations alimentaires pour améliorer la santé vasculaire
4.7.3. Prise en charge de la malnutrition chez les patients souffrant d'Ulcères Artériels
4.8. Ulcères Artériels chez les patients gériatriques
4.8.1. Considérations particulières concernant les soins aux personnes âgées
4.8.2. Prise en charge des comorbidités et de la fragilité vasculaire
4.8.3. Stratégies de soins axées sur le patient gériatrique
4.9. Ulcères Artériels chez les patients atteints de maladies vasculaires
4.9.1. Évaluation et traitement des affections vasculaires sous-jacentes
4.9.2. Coordination des soins entre les spécialités médicales
4.9.3. Élaboration de plans de soins personnalisés
4.10. Progrès dans le traitement des Ulcères Artériels
4.10.1. Innovations dans les thérapies de cicatrisation des plaies
4.10.2. Progrès dans les techniques chirurgicales et les procédures endovasculaires
4.10.3. Recherche de nouvelles pharmacothérapies et de nouveaux traitements
Module 5. Traitement des Plaies Chirurgicales (QX) pour Soins Infirmiers
5.1. Plaies chirurgicales:
5.1.1. Incisions abdominales
5.1.2. Plaies orthopédiques
5.1.3. Plaies Thoraciques
5.2. Prévention des Infections dans les Plaies Chirurgicales
5.2.1. Utilisation d’antibiotiques prophylactiques
5.2.2. Technique de l’asepsie chirurgicale
5.2.3. Contrôle des facteurs de risque du patient
5.3. Soins des Plaies Chirurgicales
5.3.1. Changement des pansements
5.3.2. Surveillance des signes d'infection
5.3.3. Instructions des soins à domicile
5.4. Traitement des complications des Plaies Chirurgicales
5.4.1. Prise en charge de la déhiscence de la plaie
5.4.2. Drainage de l'hématome
5.4.3. Évaluation des signes d'infection
5.5. Prise en charge de la douleur dans les Plaies Chirurgicales
5.5.1. Analgésiques systémiques
5.5.2. Blocs loco-régionaux
5.5.3. Techniques de relaxation
5.6. Nutrition et Plaies Chirurgicales
5.6.1. Évaluation de l'état nutritionnel
5.6.2. Supplémentation nutritionnelle
5.6.3. Contrôle de l'apport alimentaire
5.7. Soins des Plaies Chirurgicales chez les Patients Âgés
5.7.1. Évaluation de la fragilité
5.7.2. Adaptations des soins
5.7.3. Réadaptation multidisciplinaire
5.8. Soins des Plaies Chirurgicales chez les patients atteints de Maladies Chroniques
5.8.1. Prise en charge des maladies concomitantes
5.8.2. Coordination des soins
5.8.3 Interventions préventives
5.9. Éducation du patient sur les soins des Plaies Chirurgicales
5.9.1. Instructions des soins postopératoires
5.9.2. Reconnaissance des signes de complications
5.9.3. Importance du suivi médical
5.10. Progrés dans les soins des Plaies Chirurgicales
5.10.1. Nouveaux pansements et technologies des soins
5.10.2. Thérapies avancées de cicatrisation
5.10.3. Recherche sur les facteurs de croissance et les biomatériaux
Module 6. Gestion du Pied Diabétique pour Soins Infirmiers
6.1. Étiologie du Pied Diabétique
6.1.1. Facteurs de risque et causes sous-jacentes
6.1.2. Mécanismes physiopathologiques impliqués
6.1.3. Classification selon les complications neuropathiques et vasculaires
6.2. Évaluation du Pied Diabétique
6.2.1. Méthodes d'évaluation des risques
6.2.2. Examen physique détaillée
6.2.3. Utilisation de tests complémentaires
6.3. Prévention du pied Diabétique
6.3.1. Éducation sur les soins quotidiens des pieds
6.3.2. Contrôle des facteurs de risque
6.3.3. Programmes de prévention secondaire
6.4. Traitement du Pied Diabétique
6.4.1. Approches conservatrices et chirurgicales
6.4.2. Utilisation de pansements avancés et de thérapies innovantes
6.4.3. Approche multidisciplinaire
6.5. Soins du Pied Diabétique
6.5.1. Gestion des Ulcères et des lésions
6.5.2. Soins apprpriés des ongles et de la peau
6.5.3. Prévention des complications
6.6. Gestion de la douleur du Pied Diabétique
6.6.1. Stratégies pharmacologiques et non-pharmacologiques
6.6.2. Traitements ciblés à des neuropathies spécifiques
6.6.3. Éducation sur l’auto-gestion de la douleur
6.7. Nutrition et pied Diabétique
6.7.1. Évaluation de l'état nutritionnel
6.7.2. Importance d’un régime équilibré
6.7.3. Surveillance diététique spécialisée
6.8. Soins du Pied Diabétique chez les patients âgés
6.8.1. Considérations spécifiques à la fragilité
6.8.2. Adaptation aux soins
6.8.3. Programmes de réhabilitation personnalisés
6.9. Éducation du patient sur les soins du Pied Diabétique
6.9.1. Instructions pratiques pour les auto-soins
6.9.2. Reconnaissance des signes d’alerte
6.9.3. Importance de l'adhésion au traitement
6.10. Progrès dans le traitement du Pied Diabétique
6.10.1. Nouvelles technologies dans les soins des blessures
6.10.2. Recherche sur les thérapies régénératives
6.10.3. Développement de prothèses et de dispositifs avancés
Module 7. Gestion des Lésions Cutanées en Pédiatrie pour Soins Infirmiers
7.1. Lésions Cutanées en Pédiatrie
7.1.1. Lésions infectieuses
7.1.2. Lésions inflammatoires et allergiques
7.1.3. Lésions traumatiques
7.2. Évaluation des Lésions Cutanées en Pédiatrie
7.2.1. Évaluation clinique et examen physique
7.2.2. Tests de diagnostic et examens supplémentaires
7.2.3. Diagnostic différentiel et approche multidisciplinaire
7.3. Prévention des <lésions Cutanées en Pédiatrie
7.3.1. Hygiène et soins de la peau
7.3.2. Protection solaire et exposition aux éléments
7.3.3. Prévention des Lésions Traumatiques et contact avec des agents irritants
7.4. Traitement des Lésions Cutanées en Pédiatrie
7.4.1. Thérapies topiques
7.4.2. Thérapies systémiques
7.4.3. Procédures médicales et soins complémentaires
7.5. Soins des Lésions Cutanées
7.5.1. Hygiène et soins généraux
7.5.2. Gestion de la douleur et du prurit
7.5.3. Prévention de complications et suivi
7.6. Gestion de la douleur dans les Lésions Cutanées en Pédiatrie
7.6.1. Stratégies pharmacologiques
7.6.2. Techniques non pharmacologiques pour le soulagement de la douleur
7.6.3. Soutien émotionnel et participation de la famille
7.7. Nutrition et Lésions Cutanées en Pédiatrie
7.7.1. Nutriments essentiels pour la santé de la peau
7.7.2. Impact de la nutrition sur les conditions cutanées
7.7.3. Alimentation pour la récupération et la cicatrisation
7.8. Éducation des patients et des parents sur les soins des Lésions Cutanées
7.8.1. Diagnostic et traitement
7.8.2. Soins à domicile et prévention des infections
7.8.3. Soutien émotionnel et éducation à la gestion du stress
7.9. Défis en matière de soins des Lésions Cutanées en Pédiatrie
7.9.1. Observance et adhésion au traitement
7.9.2. Gestion de la douleur et de l'inconfort
7.9.3. Risque d'infection et de complications
7.10. Progrès dans le traitement des Lésions Cutanées en Pédiatrie
7.10.1. Innovations dans les thérapies topiques et les médicaments
7.10.2. Technologies et procédures médicales innovantes
7.10.3. Approches personnalisées et médecine régénérative
Module 8. Gestion des Brûlures pour Soins Infirmiers
8.1. Type et degré des Brûlures
8.1.1. Classification des Brûlures en fonction de la profondeur: Degrés
8.1.2. Épidémiologie et facteurs de risque
8.1.3. Mécanismes de blessures dans les Brûlures
8.2. Évaluation des Brûlures
8.2.1. Méthodes d'évaluation initiale
8.2.1.1. Règles des 9’
8.2.1.2. Règle de Wallace
8.2.2. Évaluation de la profondeur de la Brûlure
8.2.3. Évaluation de l’extension de la Brûlure
8.3. Traitement au Service des Urgences
8.3.1. Prise en charge initiale dans le Service des Urgences
8.3.2. Gestion de la douleur et de l'anxiété
8.3.3. Stabilisation du patient et gestion des voies respiratoires
8.4. Prise en charge des Brûlures Mineures
8.4.1. Prise en charge ambulatoire
8.4.2. Soins de la peau et prévention des infections
8.4.3. Éducation du patient sur les soins à domicile
8.5. Prise en charge des Brûlures Modérées
8.5.1. Prise en charge en milieu hospitalier général
8.5.2. Gestion de la douleur et contrôle des infections
8.5.3. Modifications du traitement en fonction de l'étiologie de la Brûlure
8.6. Prise en charge des Brûlures Graves
8.6.1. Admission dans des unités spécialisées
8.6.2. Gestion des complications aiguës
8.6.3. Gestion du Syndrome de Réponse Inflammatoire Systémique (SIRS)
8.7. Prise en charge des Brûlures en Soins Primaires
8.7.1. Traitement immédiat en Soins Primaires
8.7.2. Gestion du matériel de pansement et de la douleur
8.7.3. Suivi et postcure
8.8. Soins Post-Brûlures
8.8.1. Réadaptation physique et psychologique
8.8.2. Traitement des cicatrices et des séquelles
8.8.3. Suivi à long terme et gestion des complications tardives
8.9. Prévention des Brûlures
8.9.1. Éducation du public et de la communauté
8.9.2. Mesures de sécurité à domicile et sur le lieu de travail
8.9.3. Prévention ciblée dans les populations à risque
8.10. Recherche et développement dans le domaine de la gestion des Brûlures
8.10.1. Progrès des techniques de traitement
8.10.2. Recherche de nouveaux matériaux et de nouvelles thérapies
8.10.3. Développement de protocoles de prise en charge fondés sur des preuves
Module 9. Traitement du Greffon. Thérapie par Pression Négative (-) pour Soins Infirmiers
9.1. Greffons pour Soins Infirmiers
9.1.1. Types de greffons et utiisations
9.1.2. Matériaux utilisés pour les Greffons
9.1.3. Applications cliniques
9.2. Thérapie par Pression Négative. Indications et contre-indications
9.2.1. Conditions médicales adaptées à la thérapie
9.2.2. Situations inappropriées pour la Thérapie par Pression Négative
9.2.3. Considérations éthiques
9.3. Application de la Thérapie par Pression Négative sur les Greffons
9.3.1. Préparation du lit du Greffon
9.3.2. Mise en place du Pansement à Pression Négative
9.3.3. Protocoles de suivi
9.4. Soins au patient pendant la Thérapie par Pression Négative
9.4.1. Instructions de soins quotidiens
9.4.2. Maintien du confort et de la mobilité
9.4.3. Prévention et gestion des complications
9.5. Gestion de la douleur pendant la Thérapie par Pression Négative
9.5.1. Évaluation et contrôle de la douleur
9.5.2. Stratégies pharmacologiques et non-pharmacologiques
9.5.3. Communiquer avec le patient sur ses attentes
9.6. Complications et résolution des problèmes liés à la Thérapie par Pression Négative
9.6.1. Identification précoce des complications
9.6.2. Mesures à prendre pour résoudre les problèmes courants
9.6.3. Collaboration interdisciplinaire
9.7. Nutrition et Thérapie par Pression Négative
9.7.1. Importance de la nutrition dans la cicatrisation
9.7.2. Recommandations diététiques
9.7.3. Rôle de l’équipe de nutrition
9.8. Thérapie par pression négative chez les patients gériatriques et pédiatriques
9.8.1. Considérations relatives aux patients âgés
9.8.2. Adaptations pour les patients pédiatriques
9.8.3. Participation des membres de la famille et des soignants
9.9. Éducation des patients sur la Thérapie par Pression Négative
9.9.1. Élaboration de matériel pédagogique
9.9.2. Séances d'enseignement individuelles
9.9.3. Évaluation de la compréhension et de l'adhésion
9.10. Progrès dans la Thérapie par Pression Négative
9.10.1. Nouvelles Technologie et nouveaux dispositifs
9.10.2. Recherche dans les domaines émergents
9.10.3. Impact futur sur la pratique clinique
Module 10. Traitement des Plaies Traumatiques pour Soins Infirmiers
10.1. Soins des Plaies Traumatiques
10.1.1. Nettoyage correct des plaies
10.1.2. Application de pansements stériles
10.1.3. Prévention des infections secondaires
10.2. Soins des Plaies Infectées
10.2.1. Utilisation d'antibiotiques selon les indications médicales
10.2.2. Drainage adéquat de la plaie
10.2.3. Surveillance constante des signes d'infection
10.3. Soins des Plaies par Perforation
10.3.1. Évaluation des éventuelles lésions internes
10.3.2. Contrôle de l'hémorragie interne
10.3.3. Surveillance des signes d'infection
10.4. Soins des Plaies par Morsure
10.4.1. Nettoyage minutieux de la plaie
10.4.2. Évaluation des éventuelles lésions des tissus profonds
10.4.3. Administration de vaccins antirabiques si nécessaire
10.5. Soins des Plaies par Congélation
10.5.1. Décongélation progressive de la zone affectée
10.5.2. Protection contre une nouvelle exposition au froid
10.5.3. Traitement d'éventuelles complications telles que la Gangrène
10.6. Soins des Plaies par Radiation
10.6.1. Protection de la peau environnante
10.6.2. Prise en charge des symptômes tels que l'irritation et les brûlures
10.6.3. Surveillance des éventuels effets à long terme
10.7. Soins des Plaies par Agents Chimiques
10.7.1. Neutralisation de l'agent chimique
10.7.2. Lavage complet à l'eau claire
10.7.3. Protection du personnel médical pour éviter toute contamination
10.8. Soins des plaies chez les patients atteints de Maladies Chroniques
10.8.1. Prise en charge des maladies sous-jacentes susceptibles d'affecter la cicatrisation
10.8.2. Utilisation de thérapies spécifiques en fonction de l'état du patient
10.8.3. Suivi de l'évolution de la plaie
10.9. Gestion de la douleur dans les Plaies Traumatiques
10.9.1. Utilisation d'analgésiques en fonction de l'intensité de la douleur
10.9.2. Techniques de distraction et de relaxation
10.9.3. Traitement multidisciplinaire de la Douleur Chronique
10.10. Progrès dans le traitement des Plaies Traumatiques
10.10.1. Thérapies régénératives: Utilisation de facteurs de croissance
10.10.2. Utilisation de pansements intelligents pour surveiller la cicatrisation
10.10.3. Thérapies basées sur l'ingénierie tissulaire pour promouvoir la régénération

Si vous vous êtes fixé comme objectif de renouveler vos connaissances, TECH vous donne la possibilité de le faire tout en le rendant compatible avec vos responsabilités professionnelles. Inscrivez-vous dès maintenant!”
Mastère Spécialisé en Plaies pour Soins Infirmiers
Dans le domaine des soins infirmiers, le soin et le traitement des plaies est une compétence essentielle qui nécessite des connaissances avancées et des compétences spécialisées. TECH Global University présente le Mastère Spécialisé en Plaies pour Soins Infirmiers, un programme en ligne conçu pour former les professionnels aux techniques les plus avancées de traitement des plaies. Ce programme de troisième cycle s'adresse aux infirmières qui souhaitent perfectionner leurs compétences et passer à un niveau supérieur dans leur pratique clinique. Le Mastère Spécialisé offre une formation complète et spécialisée dans la prise en charge des plaies aiguës et chroniques, des plaies chirurgicales et des plaies de pression. Grâce à une approche rigoureuse et détaillée, les étudiants apprendront les meilleures pratiques pour la cicatrisation des plaies, l'évaluation et le diagnostic précis des différents types de plaies, ainsi que la gestion efficace des infections et l'application correcte des pansements et des bandages. Les participants au programme bénéficieront de l'expertise d'une équipe pédagogique composée d'experts dans le domaine des soins infirmiers et des soins des plaies, qui partageront leurs connaissances et leur expérience pratique.
Étudiez un diplôme de troisième cycle en ligne en soins infirmiers des plaies
L'un des points forts du Mastère Spécialisé en Plaies pour Soins Infirmiers est l'accent mis sur l'utilisation de technologies avancées et de méthodologies fondées sur des données probantes. Les étudiants apprendront à utiliser des outils de diagnostic et de traitement de pointe, ainsi qu'à mettre en œuvre des protocoles de soins des plaies basés sur les recherches les plus récentes. Les diplômés du programme sont ainsi au fait des tendances et des avancées en matière de soins des plaies, ce qui les prépare à fournir les meilleurs soins possibles à leurs patients. La flexibilité des classes en ligne permet aux professionnels des soins infirmiers de concilier leurs études avec leur travail et leurs responsabilités personnelles. En outre, vous aurez à votre disposition une plateforme d'apprentissage en ligne accessible et facile à utiliser qui permet aux étudiants de progresser à leur propre rythme et d'accéder à des ressources éducatives de haute qualité à tout moment et en tout lieu. Rejoignez TECH Global University et transformez votre carrière en soins infirmiers.







