Titolo universitario
La più grande facoltà di medicina del mondo"
Presentazioni
Una qualifica al 100% online, perfetta per aggiornare le proprie conoscenze in campo cardiaco in modo completo e senza doversi preoccupare di orari o lezioni in presenza"
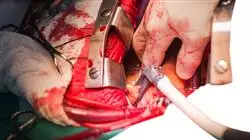
Il rischio di avere un infarto o una malattia cardiaca ereditaria o congenita è molto alto in tutta la società. Secondo l'Organizzazione Mondiale della Sanità, queste malattie sono la principale causa di morte a livello mondiale da oltre 20 anni. Per questa ragione, la paura di soffrirne è accentuata nella popolazione, giacché i fattori di rischio sono molto ampi e talvolta è impossibile individuarli precocemente o identificarne le cause una volta che si sono manifestati.
Negli ultimi decenni, l'evoluzione della medicina cardiaca in termini di diagnosi, trattamento, prevenzione e tecniche di intervento per le malattie cardiache è stata notevole e di grande beneficio per i pazienti. Gli specialisti del settore devono dedicare continuamente il loro tempo a studiare gli ultimi sviluppi in questo campo, per essere in grado di affrontare questo tipo di casi clinici sulla base delle più recenti evidenze scientifiche in cardiologia.
Per permetterti di studiare in maniera completa, aggiornare le tue conoscenze e conciliarle con i tuoi impegni professionali, TECH ha creato questo programma completo in Medicina e Chirurgia Cardiaca. Si tratta di un programma multidisciplinare che approfondisce l'anatomia e la fisiopatologia del sistema cardiovascolare, le specificità della Sindrome Coronarica Acuta e delle condizioni da essa derivate, nonché l'ampio spettro che comprende l'area delle Aritmie.
Questo corso multidisciplinare avrà un impatto positivo sul miglioramento delle tue capacità di gestione dei pazienti e ti aiuterà ad aggiornarti avvalendoti della preparazione più recente e completa del settore. Avrai a disposizione ore di materiale aggiuntivo in diversi formati, tra cui casi clinici presentati dal personale docente, esperto in cardiochirurgia e con una vasta esperienza negli interventi su patologie comuni e rare.
Grazie a questo Master specialistico acquisirai una visione multiangolare della cardiopatia ischemica e del suo approccio completo basato sulle più recenti evidenze scientifiche nel campo della cardiologia"
Questo Master specialistico in Medicina e Chirurgia Cardiaca possiede il programma scientifico più completo e aggiornato del mercato. Le caratteristiche principali del Master sono:
- Sviluppo di casi pratici presentati da esperti in cardiologia e chirurgia
- Contenuti grafici, schematici ed eminentemente pratici che forniscono informazioni scientifiche e pratiche sulle discipline mediche essenziali per l’esercizio della professione
- Esercizi pratici che offrono un processo di autovalutazione per migliorare l'apprendimento
- La sua particolare enfasi sulle metodologie innovative in campo medico e della Chirurgia Cardiaca
- Lezioni teoriche, domande all'esperto e/o al tutore, forum di discussione su questioni controverse e compiti di riflessione individuale
- Contenuti disponibili da qualsiasi dispositivo fisso o mobile dotato di connessione a internet
Approfondirai l'importanza dell'Heart Team, che ti aiuterà ad affinare le tue capacità di leadership e a prendere decisioni di squadra nella gestione delle patologie valvolari"
Il personale docente del programma comprende rinomati specialisti della medicina cardiaca, che forniscono agli studenti le competenze necessarie a intraprendere un percorso di studio eccellente.
I contenuti multimediali, sviluppati in base alle ultime tecnologie educative, forniranno al professionista un apprendimento coinvolgente e localizzato, ovvero inserito in un contesto reale.
La progettazione di questo programma è incentrata sull’Apprendimento Basato sui Problemi, mediante il quale il professionista deve cercare di risolvere le diverse situazioni di pratica professionale che gli si presentano durante il corso. Lo studente potrà usufruire di un innovativo sistema di video interattivi creati da esperti di rinomata fama.
Iscrivendoti a questo Master specialistico acquisirai una visione ampia e aggiornata dei più recenti dispositivi di elettrostimolazione, nonché del loro impianto ed espianto"

Si tratta di un programma di 3000 ore che comprende i migliori contenuti teorici e pratici, tra cui casi clinici reali presentati da un personale docente esperto in patologie cardiache"
Programma
L'elaborazione di questo Master specialistico è stata una vera e propria sfida per TECH e per il suo team di esperti che, pur conoscendo la Cardiologia, hanno dovuto svolgere un lavoro di ricerca esaustivo per creare un programma completo, esauriente e aggiornato, adattato ai criteri pedagogici che definiscono e differenziano questa università. Per sottolineare il fattore multidisciplinare che caratterizza tutti i corsi di laurea di TECH, inoltre, sono state incluse nei contenuti varie ore di materiale aggiuntivo in formato audiovisivo, articoli di ricerca, sintesi dinamiche e letture complementari, in modo che gli studenti possano trarre il massimo da questa esperienza accademica e approfondire gli aspetti più rilevanti del programma di studi per la loro attività professionale.
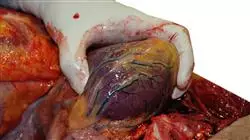
In pochissimo tempo imparerai a conoscere le tecniche di rivascolarizzazione percutanea e chirurgica basate sugli ultimi sviluppi della cardiochirurgia"
Modulo 1. Anatomia e Fisiopatologia del Sistema Cardiovascolare
1.1. Embriologia
1.2. Anatomia
1.2.1. Cavità cardiache
1.2.2. Setto interatriale e interventricolare
1.2.1. Valvole cardiache
1.3. Biochimica del cuore
1.3.1. Regolazione metabolica
1.3.2. Regolazione del consumo di ossigeno
1.3.1. Lipoproteine plasmatiche
1.4. Sistema di conduzione
1.5. Anatomia coronarica e fisiopatologia coronarica
1.6. Grandi vasi e sistema vascolare periferico
1.7. Fisiologia del sistema cardiovascolare
1.8. Anatomo-fisiologia della circolazione polmonare
1.9. Emostasi e coagulazione del sangue
1.10. Aggiornamento sulla farmacologia cardiovascolare
Modulo 2. Circolazione Extracorporea CEC
2.1. Storia della CEC
2.2. Principi generali della CEC
2.3. Componenti della CEC
2.3.1. Bombe meccaniche
2.3.2. Ossigenatori
2.3.3. Scambiatore di calore
2.3.4. Circuiti e filtri
2.4. Ipotermia
2.4.1. Fisiologia dell’Ipotermia
2.4.2. Controllo del pH
2.4.1. Tecniche di ipotermia
2.5. Metodi di protezione del miocardio
2.5.1. Principi di base della cardioplegia
2.5.2. Tipi di cardioplegia
2.6. Effetti collaterali della CEC
2.6.1. Alterazioni della coagulazione
2.6.2. Alterazioni polmonari
2.6.1. Alterazioni neurologiche
2.6.4. Alterazioni renali
2.6.5. Risposta infiammatoria
2.7. Monitoraggio durante la CEC
2.7.1. Monitoraggio cardiovascolare
2.7.2. Dispositivi di sicurezza
2.7.1. Scambiatore di calore
2.7.4. Gas sanguigni
2.7.5. Pressioni
2.7.6. Saturazione cerebrale
2.7.7. Flussi
2.8. Tecniche di incannulamento
2.8.1. Tipi di cannula
2.8.2. Accesso per l'incannulamento
2.8.3. Situazioni speciali
2.9. Perfusione cerebrale
Modulo 3. Terapie perioperatorie
3.1. Ottimizzazione preoperatoria
3.1.1. Valutazione del rischio
3.1.2. Stato nutrizionale
3.1.1. Anemia
3.1.4. Diabete Mellito
3.1.5. Profilassi ATB
3.2. Intra-operatorio
3.2.1. Monitoraggio
3.2.2. Induzione e mantenimento dell'anestesia
3.2.3. Uso di fluidi
3.2.4. Ipertensione polmonare
3.3. Sistema cardiovascolare
3.3.1. Volemia e contrattilità
3.3.2. Fase postoperatoria dell’IMA
3.3.3. Arresto cardiopolmonare e rianimazione cardiopolmonare
3.4. Sindrome da basso consumo
3.4.1. Monitoraggio e diagnosi
3.4.2. Trattamento
3.5. Sistema respiratorio
3.5.1. Cambiamenti post-operatori della funzione polmonare
3.5.2. Gestione dei respiratori
3.5.3. Complicazioni polmonari
3.6. Funzionale renale
3.6.1. Fisiopatologia renale
3.6.2. Fattori predisponenti all'insufficienza renale
3.6.3. Prevenzione dell'insufficienza renale
3.6.4. Trattamento dell'insufficienza renale
3.7. Sistema nervoso. Danno neurologico
3.7.1. Tipi di danno neurologico
3.7.2. Fattori di rischio
3.7.3. Eziologia e prevenzione
3.7.4. Neuropatia nei malati critici
3.8. Complicazioni ematologiche
3.8.1. Emorragia post-operatoria
3.8.2. Diagnosi delle coagulopatie
3.8.3. Prevenzione delle emorragie
3.8.4. Trattamento
3.9. Infezioni
3.9.1. Polmonite associata alla ventilazione meccanica
3.9.2. Infezione della ferita chirurgica
3.9.3. Infezioni associate al catetere
3.9.4. Profilassi antibiotica
3.10. Ottimizzazione della trasfusione di prodotti ematici
Modulo 4. Cardiopatia Ischemica
4.1. Ischemia miocardica e infarto miocardico
4.1.1. Fisiopatologia della placca ateromatosa
4.1.2. Angina
4.1.3. IMA
4.2. Diagnosi
4.2.1. Clinica
4.2.2. Criteri elettrocardiografici
4.2.3. Modifiche enzimatiche
4.2.4. Immagine
4.2.5. Definizione di IMA
4.3. Storia naturale e prevenzione
4.3.1. Tasso di mortalità dell’IMA
4.3.2. Prevenzione della cardiopatia ischemica
4.4. Decisioni cliniche
4.4.1. Heart Team
4.4.2. Analisi delle Linee Guida di Pratica Clinica
4.5. Trattamento dell’IMA
4.5.1. Codice IMA
4.5.2. Trattamento trombolitico
4.6. Trattamento percutaneo
4.6.1. Complicazioni
4.6.2. Risultati
4.7. Trattamento chirurgico
4.7.1. Innesti
4.7.2. Anastomosi
4.7.3. Senza CEC
4.7.4. MIDCAB
4.8. Complicazioni chirurgiche dell’IMA
4.8.1. Insufficienza mitrale ischemica
4.8.2. CIV
4.8.3. Rottura della parete libera
4.8.4. Aneurisma ventricolare
4.9. Chirurgia coronarica combinata
4.10. Studi rilevanti nella cardiopatia ischemica
Modulo 5. Patologia valvolare
5.1. Eziopatogenesi
5.2. Heart Team valvolare. Unità specifiche
5.3. Tipi di protesi valvolari
5.3.1. Sviluppo storico delle protesi valvolari
5.3.2. Protesi meccaniche
5.3.3. Protesi biologiche
5.3.4. Omotrapianto
5.3.5. Xenotrapianto
5.3.6. Autotrapianto
5.4. Valvola mitrale
5.4.1. Anatomia e funzione
5.4.2. Fisiopatologia
5.4.3. Tecniche di sostituzione e riparazione
5.5. Valvola tricuspide
5.5.1. Anatomia e funzione
5.5.2. Fisiopatologia
5.5.3. Tecniche di sostituzione e riparazione
5.6. Valvola aortica
5.6.1. Anatomia e funzione
5.6.2. Fisiopatologia
5.6.3. Tecniche di sostituzione e riparazione
5.7. Valvola polmonare
5.7.1. Anatomia e funzione
5.7.2. Fisiopatologia
5.7.3. Tecniche di sostituzione e riparazione
5.8. Chirurgia mini-invasiva
5.9. Esiti della chirurgia valvolare. Studi
5.10. Endocardite
5.10.1. Eziologia
5.10.2. Indicazioni
5.10.3. Fattori di rischio
5.10.4. Trattamento
Modulo 6. Patologia dell’aorta
6.1. Anatomia e funzione della radice aortica
6.2. Patologia e trattamento della radice aortica
6.3. Aneurisma dell'aorta toracica
6.3.1. Eziopatogenesi
6.3.2. Storia naturale
6.3.3. Trattamento
6.4. Aneurisma toracoaddominale
6.5. Sindrome aortica acuta
6.5.1. Classificazione
6.5.2. Diagnosi
6.6. Trattamento chirurgico della sindrome aortica acuta
6.7. Tecniche coadiuvanti nel trattamento chirurgico della sindrome aortica acuta
6.8. Chirurgia dell'arco aortico
6.9. Trattamento percutaneo
6.10. Aortite
Modulo 7. Cardiopatie congenite
7.1. Fisiologia generale delle cardiopatie congenite
7.1.1. Sindromi maggiori
7.1.2. Tecniche palliative
7.2. Dotto arterioso pervio
7.2.1. Finestra aortopolmonare
7.2.2. Fistola del seno di Valsalva
7.2.3. Tunnel aorto-ventricolare
7.3. Ostruzioni al flusso sistemico
7.3.1. Stenosi aortica subvalvolare
7.3.2. Stenosi aortica valvolare
7.3.3. Stenosi aortica sopravalvolare e coartazione aortica
7.3.4. Interruzione dell'arco aortico
7.4. Comunicazione interauricolare e comunicazione interventricolare
7.4.1. Canale atrioventricolare
7.4.2. Tronco arterioso
7.5. Tetralogia di Fallot
7.5.1. Atresia polmonare con CIV e MAPCAS
7.6. Trasposizione delle grandi arterie. Ventricolo destro a doppia uscita
7.7. Sindrome del cuore sinistro ipoplasico
7.7.1. Gestione della fisiologia uni-ventricolare in tre fasi
7.8. Anomalie del ritorno venoso polmonare
7.8.1. Ritorno venoso polmonare anomalo totale e parziale
7.8.2. Eterotassia
7.9. Trasposizione delle grandi arterie corretta congenitamente
7.10. Anelli vascolari. Anomalie coronariche
Modulo 8. Trattamento di altre patologie cardiache, impianto di valvole transcatetere e malattie concomitanti
8.1. Gestione chirurgica dei traumi cardiaci e dei vasi maggiori
8.1.1. Chiusi
8.1.2. Aperti
8.2. Malattie del pericardio
8.2.1. Versamento pericardico e tamponamento
8.2.2. Pericardite costrittiva
8.2.3. Cisti e tumori
8.3. Tumori cardiaci
8.4. Tromboembolia polmonare
8.4.1. Fisiopatologia, prevenzione e trattamento
8.4.2. Tromboendarterectomia polmonare
8.5. Assistenza ventricolare ed ECMO
8.6. Trapianto cardiaco
8.6.1. Storia del trapianto cardiaco
8.6.2. Tecniche chirurgiche
8.6.3. Selezione del donatore e del ricevente
8.6.4. Immunosoppressione
8.7. Trattamento transcatetere della valvola aortica valvolare
8.8. Terapia transcatetere della valvola mitrale
8.8.1. Impianto transcatetere della valvola mitrale
8.8.2. Impianto transapicale di neo-cordone
8.9. Chirurgia cardiaca e malattie concomitanti
8.9.1. Valutazione preoperatoria
8.9.2. Fragilità
8.9.3. Insufficienza renale
8.9.4. Insufficienza respiratoria
8.9.5. Patologia digerente
8.9.6. Disturbi della coagulazione
8.9.7. Gravidanza
Modulo 9. Nuove tecnologie e tecniche di imaging Statistica
9.1. Nuove tecnologie in Cardiochirurgia
9.1.1. Nuove protesi in polimero
9.1.2. Vest/Duragraft
9.1.3. Stampa 3D
9.1.4. Realtà aumentata
9.1.5. Robotica
9.2. Ecocardiografia transtoracica
9.3. Ecocardiografia transesofagea
9.4. Tecniche di diagnostica per immagini in patologia cardiaca
9.4.1. TC cardiaca
9.4.2. Cardioresonanza
9.4.3. Studi di perfusione
9.4.4. PET TC
9.5. Statistica I per chirurghi
9.5.1. Descrizione del campione
9.5.2. Rappresentazione grafica
9.6. Statistica II per chirurghi
9.6.1. Inferenza statistica
9.6.2. Confronto delle proporzioni
9.6.3. Confronto delle medie
9.7. Statistica III per chirurghi
9.7.1. Analisi di regressione
9.7.2. Regressione lineare
9.7.3. Regressione logistica
9.7.4. Studi di sopravvivenza
9.8. Gestione delle cure
9.8.1. Criteri di qualità
9.8.2. Registri e database
9.8.3. Criteri di tempistica per gli interventi cardiovascolari
9.9. Metodologia di ricerca
9.9.1. Disegno
9.9.2. Etica
9.9.3. Lettura critica di articoli
9.9.4. Medicina basata sull'evidenza
9.10. Passato, presente e futuro della chirurgia cardiovascolare
Modulo 10. Presentazione clinica delle Sindromi Coronariche (SCA) e relativa classificazione. NSTEMI 1: epidemiologia, fisiopatologia e classificazione
10.1. Forme di presentazione della malattia coronarica: Sindromi Coronariche Croniche e Acute
10.2. Classificazione operativa della SCA in base all'ECG, epidemiologia di NSTEMI 1
10.3. Fisiopatologia e correlazione con la Patologia Anatomica
10.4. Angina instabile e IMA non-Q, caratteristiche cliniche
10.5. L’ECG nella NSTEMI
10.6. Test diagnostici di laboratorio complementari e radiografia del torace nella NSTEMI
10.7. Stratificazione del rischio, scale di rischio trombotico
10.8. Stratificazione del rischio, scale di rischio emorragico
10.9. Angina variante e vasospasmo coronarico - caratteristiche cliniche
10.10. Test di evocazione del vasospasmo. Trattamento e prognosi del vasospasmo
Modulo 11. NSTEMI 2: Test di diagnostica per immagini e di rilevamento dell'ischemia
11.1. Diagnosi differenziale del DT in Medicina d’Urgenza
11.2. Protocolli di diagnostica per immagini nelle unità DT di Medicina d’Urgenza Valutazione e algoritmo per la diagnosi dei pazienti con DT in Medicina d’Urgenza
11.3. Valore dell'ecocardiografia transtoracica nella valutazione del pazienti affetto da sospetta NSTEMI. Utilità del POCUS
11.4. Ergometria ed Ecografia da sforzo nel pazienti affetto da DT in Medicina d’Urgenza Indicazioni e tecniche
11.5. Ruolo della Risonanza Magnetica nei pazienti con NSTEMI e dolore toracico. Indicazioni e tecniche
11.6. Approccio anatomico vs. Funzionale nella valutazione diagnostica del pazienti affetto da dolore toracico
11.7. Monitoraggio a lungo termine con tecniche di diagnostica per immagini
Modulo 12. NSTEMI 3: trattamento medico e di rivascolarizzazione
12.1. Misure generali e monitoraggio
12.3. Farmaci antianginosi: beta-bloccanti
12.4. Farmaci antianginosi: nitrati e calcio antagonisti
12.5. Antiaggreganti planetari. Quali e per quanto tempo?
12.6. Farmaci anticoagulanti. Quali, quanto e perché?
12.7. Indicazioni per l'angiografia coronarica e la rivascolarizzazione
12.8. Quando è indicata la rivascolarizzazione chirurgica e quando quella percutanea?
12.9. Tecnica di rivascolarizzazione percutanea
12.10. Tecniche di rivascolarizzazione chirurgica
Modulo 13. STEMI 1: quadro clinico, presentazione e valutazione pre-ospedaliera e in Medicina d'Urgenza
13.1. Presentazioni cliniche della STEMI
13.2. Valutazione del pazienti affetto da STEACS nella fase pre-ospedaliera e in Medicina d'Urgenza (esame clinico e fisico) Stratificazione iniziale del rischio
13.3. ECG nella fase acuta della STEMI e correlazione con l'anatomia coronarica
13.4. ECG con sopraslivellamento ST: diagnosi differenziale
13.5. Andamento dell'ECG nella STEMI
13.6. Misure generali di trattamento e monitoraggio iniziale: perché è importante?
13.7. Trattamento farmacologico iniziale della STEMI: ossigenoterapia, nitrati, beta-bloccanti
13.8. Terapia antitrombotica pre-ospedaliera: quando e con cosa?
13.9. Indicazioni per la riperfusione coronarica: il problema del tempismo
Modulo 14. STEMI 2. Gestione del paziente in ospedale. Unità Coronarica
14.1. Ruolo dell'Unità di Cura Coronarica, valore del monitoraggio e del trattamento precoce - Misure generali
14.2. Stratificazione del paziente e scale di rischio
14.3. Test di laboratorio complementari
14.4. Farmaci ipolipemizzanti e obiettivi di trattamento
14.5. Farmaci antianginosi nella STEMI
14.6. Antiaggregazione piastrinica nella STEMI
14.7. Indicazioni per l'anticoagulazione. Anticoagulanti
14.8. Complicanze della STEMI: ICC
14.9. Complicanze della STEMI: shock cardiogeno, trattamento medico e supporto meccanico
14.10. Complicanze meccaniche della STEMI: rottura cardiaca, CIV e MI
Modulo 15. STEMI 3: TTE e altri esami di diagnostica per immagini nella valutazione del paziente in fase acuta e nella fase ospedaliera
15.1. RXT nella STEMI
15.2. Valore dell'ecocardiografia transtoracica nel pazienti affetto da STEMI
15.3. Valutazione ecocardiografica transtoracica delle complicanze meccaniche della STEMI
15.4. Valutazione ecocardiografica del pazienti affetto da insufficienza cardiaca o shock cardiogeno
15.5. Utilità delle tecniche di diagnostica per immagini nella valutazione prognostica del pazienti affetto da STEMI Valutazione diagnostica dell'ischemia residua e della vitalità miocardica
15.6. Nuove tecniche per la deformazione del miocardio nella STEMI
15.7. MINOCA. Cause e prognosi
15.8. Utilità della risonanza magnetica nei pazienti con danno miocardico senza malattia coronarica epicardica
15.9. Valutazione della perfusione miocardica mediante ecocardiografia con contrasto e correlazione con i risultati angiografici
Modulo 16. SCAMI 4: limitazione delle dimensioni dell'infarto. Terapie di riperfusione
16.1. Necrosi e ischemia miocardica, il problema del tempo di ischemia
16.2. Strategie per ridurre le dimensioni dell'infarto: Fibrinolisi vs. Angioplastica primaria
16.3. Fibrinolisi, vantaggi, svantaggi e protocolli
16.4. Tecnica e requisiti dell'angioplastica primaria
16.5. Stent: tipi e risultati. Estrattori di trombi?
16.6. Terapia antiaggregante e anticoagulazione durante l’ICP
16.7. Terapia antiaggregante a lungo termine
16.8. Il problema del trattamento antiaggregante per i pazienti che devono assumere anche farmaci anticoagulanti. Protocolli
16.9. Supporto emodinamico durante l'angioplastica primaria. Metodi disponibili
e risultati
16.10. Programmi di Codice dell'infarto e reti regionali di riperfusione
Modulo 17. SCA Prevenzione secondaria. Programmi di Riabilitazione Cardiaca
17.1. Ottimizzazione del trattamento medico dopo SCA
17.2. Dieta e trattamento dell'Obesità
17.3. Prescrizione dell'esercizio e tipi di esercizio
17.4. Gestione dell'ipertensione prima e dopo la SCA
17.5. Gestione della dislipidemia prima e dopo la SCA
17.6. Controllo dell’abuso di tabacco
17.7. Diagnosi e gestione del diabete nella cardiopatia ischemica
17.8. Programmi di riabilitazione cardiaca: evidenze, fasi, componenti e processo di cura
17.9. La telemedicina nella riabilitazione cardiaca
17.10. Continuità delle cure dopo SCA e Riabilitazione cardiaca. Fase III della riabilitazione cardiaca
Modulo 18. Aritmie. Concetti fondamentali
18.1. Fisiologia
18.1.1. Caratteristiche speciali delle cellule miocardiche
18.1.2. Potenziale di azione
18.1.3. Principali correnti ioniche coinvolte
18.2. Genetica delle Aritmie
18.3. Sistema di conduzione cardiaca
18.3.1. Nodo sinusale e nodo AV
18.3.2. Sistema His-Purkinje
18.4. Meccanismi delle Aritmie
18.4.1. Automatismo
18.4.2. Attività innescata
18.4.3. Rientro
18.4.4. Microrientro
18.5. Farmaci antiaritmici
18.5.1. Tipo I
18.5.2. Tipo II
18.5.3. Tipo III
18.5.4. Tipo IV
18.6. Tecniche diagnostiche di base utilizzate nelle Aritmie
18.6.1. Holter
18.6.2. Tilt test
18.6.3. Test farmacologici
18.6.4. Holter inseribile
18.6.5. Wearable e altri dispositivi
18.7. Procedure comuni eseguite per la diagnosi e il trattamento delle Aritmie
18.7.1. SEF e ablazione
18.7.2. Sistemi di mappatura elettroanatomica. Navigatori
18.8. Anatomia cardiaca con particolare attenzione alle Aritmie
18.9. Anatomia radiologica
18.10. Organizzazione e funzionamento delle Unità di Aritmia
Modulo 19. Bradiaritmie
19.1. Bradiaritmia
19.2. Tipi di bradiaritmie
19.3. Meccanismi/patofisiologia delle bradiaritmie
19.4. Studi diagnostici mirati alle bradiaritmie
19.5. Malattia del nodo sinusale
19.6. Blocchi AV
19.7. Sincope
19.7.1. Cause di sincope
19.7.2. Meccanismi di sincope
19.7.3. Studio diagnostico e diagnosi differenziale
19.8. Indicazione per l'impianto di pacemaker. Indicazioni per l'impianto di PM di transizione
19.8.1. Disfunzione sinusale
19.8.2. Blocchi AV
19.9. SEF delle bradiaritmie
Modulo 20. Tachicardie sopraventricolari
20.1. Tachicardia sopraventricolare
20.2. Tipi di tachiaritmie sopraventricolari. Diagnosi clinica differenziale
20.3. Gestione acuta della tachicardia sopraventricolare. Uno sguardo dall’Unità di Medicina d’Urgenza
20.3.1. Presentazione clinica
20.3.2. Esami diagnostici complementari
20.3.3. Manovre terapeutiche e trattamento farmacologico
20.3.4. Trattamento di dimissione
20.4. Gestione cronica della tachicardia sopraventricolare. Uno sguardo dal momento della visita medica
20.5. Trattamento farmacologico delle tachicardie sopraventricolari
20.6. Studio elettrofisiologico della tachicardia sopraventricolare
20.6.1. Indicazioni
20.6.2. Descrizione e manovre
20.7. Tachicardia da rientro nodale
20.7.1. Epidemiologia
20.7.2. Peculiarità cliniche
20.7.3. Risultati elettrofisiologici
20.7.4. Ablazione
20.8. Tachicardia da rientro AV (via accessoria)
20.8.1. Epidemiologia
20.8.2. Peculiarità cliniche
20.8.3. Risultati elettrofisiologici
20.8.4. Ablazione
20.9. Flutter atriale comune
20.9.1. Epidemiologia
20.9.2. Peculiarità cliniche
20.9.3. Risultati elettrofisiologici
20.9.4. Ablazione
20.10. Altre tachicardie macrorientranti
20.11. Tachicardia atriale focale
20.11.1. Epidemiologia
20.11.2. Peculiarità cliniche
20.11.3. Risultati elettrofisiologici
20.11.4. Ablazione
Modulo 21. Tachiaritmie ventricolari
21.1. Tachicardia ventricolare
21.1.1. Meccanismi e patogenesi delle tachicardie ventricolari
21.1.2. Tipi di tachicardia ventricolare
21.2. Tachicardia ventricolare idiopatica
21.3. Diagnosi clinica ed elettrocardiografica
21.4. Diagnosi differenziale elettrocardiografica delle tachicardie a QRS largo
21.5. Gestione acuta della tachicardia ventricolare. Uno sguardo dal paziente critico nel dipartimento di Medicina d'Urgenza
21.5.1. Presentazione clinica
21.5.2. Esami diagnostici complementari
21.5.3. Manovre terapeutiche e trattamento farmacologico
21.5.4. Trattamento di dimissione
21.6. Gestione cronica della tachicardia ventricolare. Uno sguardo dal momento della visita medica
21.7. Trattamento farmacologico delle tachicardie ventricolari
21.8. Studio elettrofisiologico e ablazione della tachicardia ventricolare
21.9. Extrasistoli ventricolari
21.9.1. Meccanismi di genesi delle extrasistoli ventricolari
21.9.2. Gestione clinica
21.9.3. Strategie terapeutiche
21.10. Extrasistoli ventricolari. Studio e ablazione
Modulo 22. Dispositivi (Pacemaker, ICD e Resincronizzatori)
22.1. Pacemaker
22.1.1. Funzionamento di un pacemaker
22.1.2. Indicazioni per l'impianto di pacemaker
22.2. Tecnica per l'impianto di pacemaker
22.2.1. Incannulamento venoso
22.2.2. Realizzazione di una tasca chirurgica
22.2.3. Impianto di elettrodi ventricolari
22.2.4. Impianto di elettrodi atriali
22.3. Programmazione di base del pacemaker
22.3.1. Programmazione della dimissione post-impianto
22.3.2. Protocollo di follow-up durante la visita
22.4. ICD
22.4.1. Funzionamento di un ICD
22.4.2. Indicazioni per l'impianto di un ICD
22.5. ICD II
22.5.1. Tecnica per l'impianto di ICD. Peculiarità rispetto al pacemaker
22.5.2. Programmazione della dimissione post-impianto
22.5.3. Protocollo di follow-up durante la visita
22.6. Terapia di risincronizzazione
22.6.1. Fondamenti teorici
22.6.2. Indicazioni per l'impianto di resincronizzatore cardiaco
22.7. Terapia di risincronizzazione II
22.7.1. Tecnica per l'impianto di CRT. Peculiarità rispetto ad altri dispositivi
22.7.2. Programmazione della dimissione post-impianto
22.7.3. Protocollo di follow-up durante la visita
22.8. Stimolazione fisiologica
22.8.1. Stimolazione sul fascio di His
22.8.2. Stimolazione del fascio sinistro
22.9. Altri dispositivi impiantabili
22.9.1. Pacemaker senza fili
22.9.2. ICD sottocutaneo
22.10. Rimozione degli elettrodi
22.10.1. Indicazioni per la rimozione degli elettrodi
22.10.2. Procedure di rimozione
Modulo 23. Fibrillazione atriale
23.1. Importanza della fibrillazione atriale
23.1.1. Epidemiologia della fibrillazione atriale
23.1.2. Impatto socio-economico della fibrillazione atriale
23.2. La fibrillazione atriale nella clinica
23.2.1. Presentazione clinica e sintomatologia
23.2.2. Studio diagnostico iniziale
23.3. Valutazione del rischio tromboembolico ed emorragico
23.3.1. Trattamento anticoagulante. Evidenze cliniche
23.3.2. Anticoagulanti ad azione diretta
23.3.3. Antagonisti della vitamina K
23.3.4. Chiusura dell’auricola
23.4. Gestione clinica della fibrillazione atriale
23.4.1. Strategia di controllo della frequenza
23.4.2. Strategia di controllo del ritmo
23.5. Ablazione della fibrillazione atriale I
23.5.1. Indicazioni
23.5.2. Prove di efficacia
23.6. Ablazione della fibrillazione atriale II
23.6.1. Tecniche di ablazione della FA
23.6.2. Risultati di ablazione della FA
23.6.3. Possibili complicazioni dell'ablazione della FA
23.7. Follow-up dopo l'ablazione della fibrillazione atriale
23.8. Prospettive future nell'ablazione della fibrillazione atriale
23.9. FA in contesti specifici: post-operatorio, emorragia intracranica, gravidanza, atleti
23.10. Terapia anticoagulante in pazienti con cardiopatia ischemica
23.11. Implicazioni e gestione di AHRE e FA subclinica
Modulo 24. Aritmie e insufficienza cardiaca
24.1. Importancia de los trastornos del ritmo en la insuficiencia cardiaca
24.2. FA e insufficienza cardiaca
24.2.1. Epidemiologia della FA nello scompenso cardiaco
24.2.2. Implicazioni prognostiche della presenza di fibrillazione atriale nei pazienti con insufficienza cardiaca
24.3. FA e Insufficienza cardiaca. Ruolo dell'ablazione e dei farmaci antiaritmici
24.4. Valutazione del Rischio di Aritmia ventricolare nell'IC
24.4.1. Ruolo della RMN
24.4.2. Ruolo della genetica
24.5. Gestione delle Aritmie ventricolari nell'insufficienza cardiaca
24.6. Indicazioni per la Terapia CRT e altri dispositivi nel contesto dell'insufficienza cardiaca
24.6.1. Risincronizzatore convenzionale
24.6.2. Stimolazione fisiologica (fascio di His e fascio sinistro)
24.7. Tachicardiomiopatia
24.7.1. Concetto ed epidemiologia
24.7.2. Studi diagnostici
24.8. Gestione dei pazienti con tachicardiomiopatia
24.8.1. Trattamento medico
24.8.2. Indicazioni e approccio all'ablazione
24.9. Disfunzione ventricolare mediata da PM. Prevalenza e gestione
24.10. BBS e disfunzione ventricolare. Esiste una dissincronopatia?
Modulo 25. Sindromi aritmiche, morte improvvisa e canalopatie
25.1. Morte cardiaca improvvisa
25.1.1. Concetto ed epidemiologia della morte improvvisa
25.1.2. Cause di morte cardiaca improvvisa
25.2. Morte cardiaca improvvisa II
25.2.1. Studio diagnostico dopo un arresto cardiaco recuperato
25.2.2. Gestione clinica Prevenzione
25.3. Concetto di canalopatia. Epidemiologia
25.4. Sindrome di Brugada
25.4.1. Indicazioni per gli studi elettrofisiologici
25.4.2. Indicazioni per un ICD
25.4.3. Trattamento farmacologico
25.5. Sindrome del QT lungo
25.5.1. Indicazioni per un ICD
25.5.2. Trattamento farmacologico
25.6. Sindrome del QT breve
25.6.1. Indicazioni per un ICD
25.6.2. Trattamento farmacologico
25.7. Ripolarizzazione precoce e CVPT
25.7.1. Indicazioni per un ICD
25.7.2. Trattamento farmacologico
25.8. L'importanza della genetica
25.8.1. Studi di famiglia
Modulo 26. Cardiomiopatie e Aritmie
26.1. Associazione di cardiomiopatie e Aritmie
26.2. Cardiomiopatia dilatativa
26.2.1. Aritmie atriali
26.2.2. Aritmie ventricolari
26.3. Prevenzione delle Aritmie e della morte improvvisa nella cardiomiopatia dilatativa
26.3.1. Indicazioni per un ICD
26.3.2. Ruolo della genetica
26.4. Cardiomiopatia ipertrofica. Indicazioni per un ICD
26.4.1. Aritmie atriali
26.4.2. Aritmie ventricolari
26.5. Prevenzione delle Aritmie e della morte improvvisa nella cardiomiopatia ipertrofica
26.5.1. Indicazioni per un ICD
26.6. Cardiomiopatia Aritmogena
26.6.1. Descrizione
26.6.2. Aritmie più frequenti e peculiarità nella loro gestione
26.6.3. Prevenzione della morte improvvisa. Indicazioni per un ICD
26.7. Amiloidosi
26.7.1. Descrizione
26.7.2. I più comuni disturbi aritmici e le peculiarità della loro gestione
26.7.3. Indicazioni per un PM
26.8. Altre cardiomiopatie e la loro associazione con i disturbi del ritmo cardiaco
26.8.1. Distrofie e malattie neuromuscolari. Indicazioni per ICD e PM
26.9. Studio del BAV in pazienti giovani
26.9.1. Algoritmo diagnostico e terapeutico
Modulo 27. Aritmie in altri contesti clinici
27.1. Aritmie nei soggetti non affetti da patologie cardiache
27.2. Aritmie negli atleti
27.3. Aritmie nel paziente cardiopatico in condizioni critiche
27.3.1. Epidemiologia
27.3.2. Studio clinico e gestione
27.3.3. Gestione dello storm aritmico
27.3.4. Pacemaker transitorio. Indicazioni e tecniche di impianto
27.4. Assistenza all'arresto cardiaco extraospedaliero
27.5. Aritmie nel paziente critico non cardiaco
27.6. Aritmie nel paziente sottoposto a chirurgia cardiaca e TAVI
27.7. Aritmie nelle cardiopatie congenite nei bambini
27.8. Aritmie nelle cardiopatie congenite negli adulti
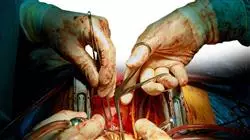
Iscrivendoti a questo Master specialistico non solo avrai accesso al programma di studi di cardiologia più completo e aggiornato, ma anche alla più grande scuola di Medicina del mondo. Non ti piacerebbe farne parte?"
Master Specialistico in Medicina e Chirurgia Cardiaca
L'incidenza del tasso di mortalità per malattie cardiache continua a essere motivo di preoccupazione per le organizzazioni sanitarie e la popolazione internazionale. Poiché queste malattie cardiache sono associate a diverse cause, tra cui problemi ereditari, congeniti o fattori come l'obesità e la sedentarietà, è necessario che i professionisti medici siano preparati ad affrontare da molteplici angolazioni questa crescente problematica. Tenendo conto dei progressi che sono stati sviluppati negli ultimi anni per trattare questi pazienti, in TECH Global University abbiamo elaborato il Master Specialistico in Medicina e Chirurgia Cardiaca, un programma con un approccio multidisciplinare che approfondisce i concetti e gli argomenti più rilevanti per gli interventi relativi all'anatomia e alla fisiopatologia del sistema cardiovascolare.
Specializzati nel trattamento delle patologie cardiache
Il nostro corso post-laurea, sviluppato sulla base delle più recenti prove scientifiche disponibili, mira a definire le competenze tecniche degli specialisti in cardiologia. Attraverso l'accompagnamento di esperti nel settore e un piano di studi con il massimo rigore accademico, acquisirai una visione ampia e aggiornata degli ultimi trattamenti, farmaci e protocolli di intervento nell'area delle patologie cardiache. Da questo, si può affrontare in modo completo tutte le malattie valvolari, ischemiche, cardiopatie congenite e dell'aorta. Specializza e offre un servizio sempre più efficace e preciso. In TECH Global University hai a portata di mano un programma per avanzare nei tuoi obiettivi professionali e distinguerti in un settore lavorativo altamente competitivo.







